- 발목인대손상
- 아킬레스 힘줄염
- 족저근막염
- 무지외반증
- 내향성 발톱
발목염좌
가장 흔한 발목 손상 중 하나로서 흔히 발목을 삐었다는 것을 말하며 발목관절의 인대가 손상된 상태로 불안정한 상태를 말합니다.
발목인대손상
발목관절의 인대는 염좌 등의 원인으로 한번 손상을 입게 되면 같은 부위에 반복적인 손상이 빈번하게 발생할 수 있으므로 최초 손상후 적절한 치료와 운동재활이 반드시 필요합니다.
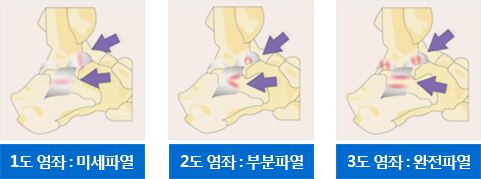
발목염좌의 인대손상 정도에 따른 분류
- 1도 염좌
인대섬유가 약간 늘어난 상태로 약간의 부종과 통증, 관절경직이 나타나며 정상보행이 가능합니다.
- 2도 염좌
인대섬유가 약간 찢어지고 분리된 상태로 부종과 통증, 관절경직이 나타나며 정상보행이 불가능하여 보조기 착용이 필요합니다.
- 3도 염좌
인대섬유가 완전히 찢어진 상태로 매우 심한 부종과 통증, 관절경직이 나타나며 체중지지가 불가능하여 수술을 통해 인대 재건과 관절의 불안정성을 회복하여야 합니다.
만성 발목관절 불안정성
발목 염좌 등을 원인으로 발목관절의 인대 손상 이후에 적절한 치료가 이루어지지 않아 발목관절의 불안정한 상태가 지속되어 잘 넘어지고 균형을 유지하기 어려운 증상이 지속되는 발목관절 인대의 기능을 못하는 상태입니다.
발목인대손상의 치료
초기 손상에는 냉찜질, 석고고정, 보조기 착용 등의 보존적 치료를 시행하고 부종이 가라앉으면 체외충격파나 주사치료를 시행합니다.
일정기간이 경과하여도 호전이 없고 통증이 지속되는 경우 진단방사선검사와 MRI검사를 통해 손상정도와 부위를 확인한 후 관절내시경을 통하여 연골의 손상과 염증, 인대 손상을 진단하고 수술치료를 합니다.
아킬레스 힘줄염
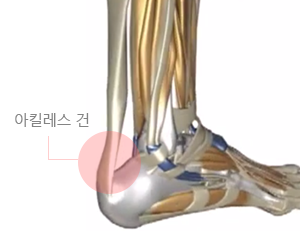
아킬레스건은 보행할 때 앞으로 나아갈 수 있는 추진력을 주는 중요한 기능을 하며 이 힘줄에 염증이 생기면 주로 뒤꿈치 뼈에 붙는 부분에 통증이 발생하며 그 부위가 튀어나오기도 하고 누르면 통증을 느낍니다.
아킬레스건은 빠르게 달리거나 부족한 스트레칭 등으로 무리한 동작으로 피로가 쌓이면 단단하게 굳어서 운동을 계속하기가 힘들어집니다.
이런 증상이 심해지면 유연성을 상실하여 염증상태의 아킬레스건을 계속 사용할 경우 아킬레스건 파열로 이어지기도 합니다.
아킬레스 힘줄염의 증상
- - 아클레스건 주위가 붉어지고 열이 나면서 운동 전후에 종아리 뒤쪽에 통증이 생깁니다.
- - 발바닥이 붓고, 뒤꿈치 뼈가 붙는 부분에 통증이 느껴지며 그 부분을 누르면 더욱 통증이 증가합니다.
- - 아침에 일어나서 발을 디딜 때 발바닥의 통증이 발생합니다.
아킬레스 힘줄염의 진단과 치료
이학적인 검사와 진단방사선 검사를 통해 통증양상과 발의 형태를 확인하고 아킬레스건의 염증 상태를 확인하는 초음파검사와 혈액검사 시행하며 MRI검사를 통해 아킬레스 건의 정확한 손상상태를 확인하여 확진합니다.
초기에는 활동을 줄이고 냉찜질로 안정을 취합니다. 가능한 부드러운 바닥의 운동화 같은 편한 신발은 신어 아킬레스건을 보호합니다. 증상이 계속 될 경우 체외충격파 치료를 통해 증상을 완화합니다.
이 같은 보존적 치료에도 통증이 호전되지 않는 경우 수술치료를 고려하는데 염증이 있는 아킬레스 건 조직을 일부 제거하거나 손상부위를 봉합하는 최소절개봉합술을 시행하게 됩니다.
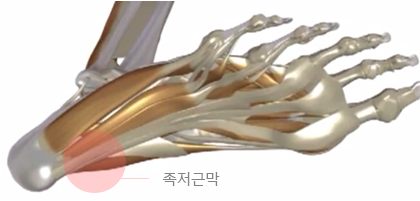
족저근막염
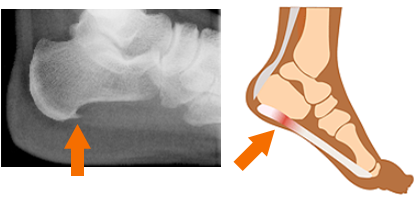
족저근막은 발뒤꿈치에서 시작하여 발가락 앞까지 부착되어있는 조직으로 발바닥을 싸고 있는 막입니다. 뛰거나 걸을 때 발바닥에 가해지는 충격을 흡수하고, 발의 탄력과 안정성을 유지하는 역할을 합니다.
족저근막염은 굽이 너무 높은 하이힐이나 너무 낮은 플랫슈즈 착용, 급격한 체중의 증가, 발바닥을 과도하게 사용하여 무리를 주는 운동에 의해 바닥과 닿는 부분에 염증이 생겨 통증이 발생하는 질환입니다.
족저근막염의 증상
족저근막염은 발바닥 통증이 아침에 일어났을 때, 앉았다가 일어날 때 등 체중이 발에 실릴 때 통증이 느껴집니다. 오랜 시간 앉았다가 일어서면 통증이 있지만 몇 걸음 걸으면 차차 통증이 줄어들고 발가락을 발등쪽으로 젖혔을때 통증이 발생하기도 합니다.
족저근막염의 진단과 치료
초기에는 약물치료를 통해 통증을 완화하고 아킬레스건과 족저근막의 스트레칭을 통해 증상을 호전시킬 수 있습니다. 하지만 호전이 더디고 만성이 된 경우 체외충격파 시술을 효과적으로 치료 할 수 있습니다. 수술은 최소 6개월 정도 보존적 치료 후에도 호전이 없을 경우 관절경적 족저근막절제술을 고려할 수 있습니다.
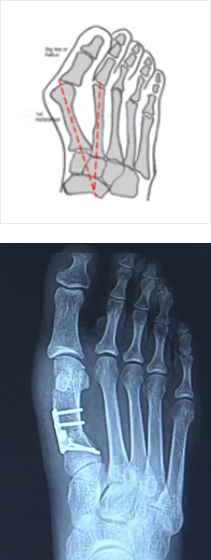
무지외반증
무지외반증은 엄지발가락이 두 번째 발가락 방향으로 휘어지는 증상입니다.
엄지발가락의 뿌리 부분인 제1중족골이 바깥쪽으로 돌출되어 신발과 마주치게 되어 통증이 발생하게 됩니다. 원인으로는 부모가 무지외반증을 가지고 있으면 자녀에게도 같은 형태의 변형이 발생할 가능성이 높고 평발이거나 넓은 발에서도 변형이 발생하는 선천적 요인과 하이힐과 같은 코가 좁고 굽이 높은 신발을 자주 신게 되면서 변형이 생기는 것이 대표적인 후천적 요인입니다.
무지외반증의 증상
가장 흔한 증상은 변형된 제1중족 발가락 관절의 돌출부위의 통증이며 2차적으로 두 번째 또는 세 번째 발가락의 발바닥 쪽에 굳은 살이 생기고 통증이 발생하기도 합니다.
심한 경우에는 두 번째 발가락이 엄지 발가락과 겹쳐지거나 관절이 탈구되기도 합니다.
무지외반증의 진단과 치료
무지외반증은 족무지 변형의 정도, 관절 통증, 관절운동범위, 굳은살의 위치 및 통증유무, 관절탈구, 새끼 발가락의 돌출 여부, 아킬레스건 단축 여부, 평발여부, 전체적인 관절 유연성 등 외형적 변형과 이에 따른 관절기능검사를 통해 초기진단 하게 됩니다.
그러나 적절한 치료 방침을 결정하기 위해 진단방사선 검사가 필요하며 경우에 따라 MRI검사가 필요할 수 있습니다. 초기에는 운동화와 같은 편한 신발을 신고 변형부위의 자극과 통증, 변형의 속도를 늦추기 위한 보조기나 교정 안창으로 보존 치료를 합니다. 하지만 일정기간 동안에도 호전이 없거나 심각한 통증이나 구조변형으로 정상적인 보행이 불가능 할 경우 무릎, 척추 등 다른 정상관절에도 합병증이 발생 할 수 있으므로 절골교정술과 연부조직수술 등 수술적 치료가 반드시 필요합니다.
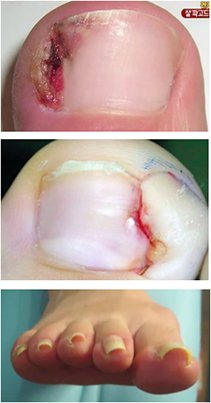
내향성 발톱
내향성 발톱은 흔히 나타나는 발톱질환의 하나로
발톱이 살 속으로 파고들어 염증과 통증을 유발하는 질환으로 주로 엄지발톱에 발생합니다.
초기에는 발톱부위가 붉어지면서 가벼운 통증으로 큰 불편함이 없으나 증세가 심해질수록 더 붓게 되고 진물이 나며 발톱 주위에 염증이 생기며 정상적인 보행이 어려워집니다.
내향성 발톱의 원인은 잘못된 발톱깎는 습관(둥글게 깎기), 끝이 좁은 신발, 무좀이나 외상 후 감염으로 인한 발톱의 변형입니다.
내향성 발톱의 치료
초기에는 솜이나 치실을 사용하여 파고들어간 발톱부위가 누르고 있는 주변부위 살 사이가 벌어지도록 하고 지속적인 소독을 통한 감염관리를 철저히 합니다. 하지만 변형이 심한 상태이거나 심한 염증으로 2차 감염이 우려될 때는 수술적 교정치료인 KD시술을 하게 됩니다.
내향성 발통의 예방
- - 발톱의 양끝을 일자로 깎아 살을 파고들지 않도록 합니다.
- - 평소 발에 꼭 끼는 신발이나 끝이 좁은 하이힐은 가급적 피합니다.
- - 항성 청결을 유지하여 발톱감염을 예방합니다.












